Вызов 5. Как повысить эффективность загруза медцентра?
{$te}
Прежде чем анализировать и повышать загруз, необходимо комплексно оценить текущую структуру прибыли медцентра, так как это повлияет на общую эффективность анализа.
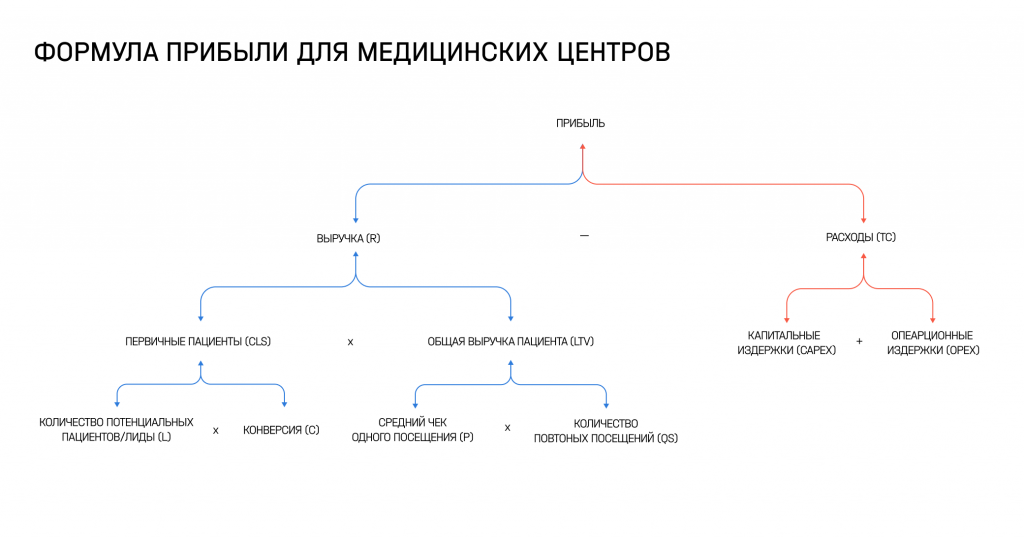
Для начала ответим на вопрос: «Как в медицинском центре создается прибыль?»
Как мы знаем, прибыль состоит из двух показателей: выручки и расходов. Выручка делится на количество первичных пациентов и LTV (общая средняя выручка пациента за все время посещения клиники). Расходная часть состоит из капитальных издержек (CapEx) и переменной части (OpEx). Чтобы получить прибыль, необходимо из выручки вычесть расходы.
{$te}
Далее начинаем анализировать загруз. Для этого оцениваем следующие параметры:
{$te}
1. Загруз кресел или кабинетов:
— Какой процент загруза?
— Как процент распределен между процедурами, креслами, кабинетами, центрами?
— Равномерный загруз или вариативный? Если вариативный, то с чем это связано?
2. Влияние загруза на размер прибыли:
— Какие факторы повышают выручку? (например, у врача с самым высоким чеком максимально возможный загруз)
— Какие факторы снижают прибыль? (например, малый объем продаж высокомаржинальных услуг)
3. Текущий загруз — это первичный пациентопоток (первичка) или повторные посещения (вторичка). Вторичка, как правило, более маржинальна. С первичными пациентами мы обычно работаем на консультациях и оказываем простые диагностические услуги. И только после формирования плана лечения, пациент постепенно переходит к более дорогим услугам, например, операциям.
Один из ключевых способов повышения загруза — управление логистикой пациента, чтобы клиент как можно больше проходил процедуры и переходил к наиболее маржинальным манипуляциям.
{$te}
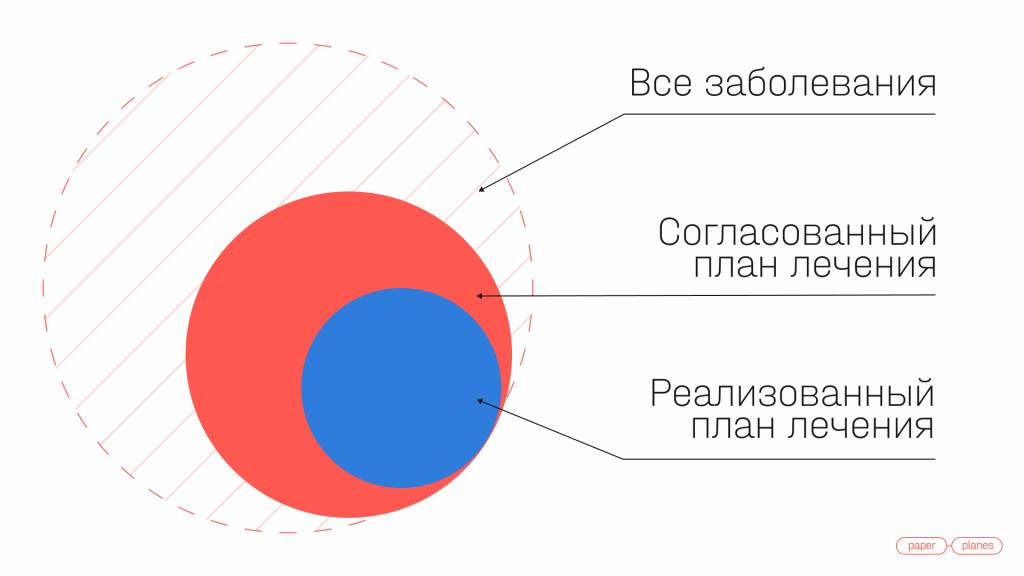
Для этого необходимо отслеживать 3 параметра:
{$te}
{$te}
- Все заболевания, с которыми пациент приходит к врачу, и которые мы выявили в рамках первичной консультации и диагностики. Это большой круг.
- Согласованный план лечения показывает, какую из проблем мы согласовали с точки зрения плана лечения. Это средний круг.
- Реализованный план лечения отражает, какой процент согласованного плана был реально оказан. Это малый круг.
Расскажем на примере, для чего отслеживать эти параметры. У нас был случай, когда сеть стоматологий — наш клиент — была загружена на 80−85%. Это хороший показатель. Загрузить больше достаточно сложно, поэтому для роста выручки необходимо продавать более дорогие манипуляции и, самое главное, доводить до этих манипуляций клиента.
Основное количество посещений на момент нашей работы с сетью приходилось на ортопедические приемы. А чтобы загрузить ортопеда работой, за полгода до этого работой должны быть загружены хирурги. Если хирурги сейчас недозагружены, то через полгода ортопедам нечего будет делать.
У ортопедов самая высокая стоимость часа, поэтому пришлось срочно запускать продвижение и привлекать пациентов на удаление зубов для загрузки хирургов. А дальше предлагать имплантацию.
Чтобы выстроить алгоритм повышения загруза клиники, нужно выполнить следующие шаги:
- Зафиксировать соотношение первички и вторички.
- Понять потенциальный загруз кресел или врачей: насколько далеко клиника обеспечена планами, подписанными с клиентом (средний круг).
- Проанализировать, как мы на данный момент работаем с логистикой пациента (конверсия между этапами), какие манипуляции выстраиваются друг за другом, и как логистика накладывается на загруз кресел или врачей.
- Определить, какие нозологии больше/меньше загружены, и наложить на этапы логистики. Выше приводили пример: если не загружены хирурги, через полгода ортопеды останутся без работы.
- Определить нозологии, которые необходимо больше продавать. Выбрать этапы логистики пациента, в которых необходимо увеличивать конверсию в первую очередь. Подобрать перечень инструментов продвижения для реализации плана роста продаж. Для этого вы можете посмотреть наше видео по стратегии продвижения для медцентров по ссылке
Немного поделимся опытом наших проектов, это может помочь вам повысить загруз медцентров. Возможные причины низкой загрузки:
— Через конкретные кресла проходит в основном первичный клиентопоток;
— Кресло/клиника находится в локации, до которой клиентам неудобно добираться;
— Бренд клиники и бренд врачей недостаточны для того, чтобы привлекать необходимый поток клиентов;
— Вы плохо переводите пациентов между врачами и нозологиями;
— Слабое управление записями к конкретным врачам, из-за чего одни врачи перегружены, а другие недозагружены;
Это одни из самых распространенных причин, но не все возможные. Чтобы понять, какие причины именно у вас, необходимо собирать метрики. Об этом в следующем вызове.
{$te}
Вызов 6. Как оценивать эффективность врача, локации, часа, кресла и формировать на основании этого KPI?
{$te}
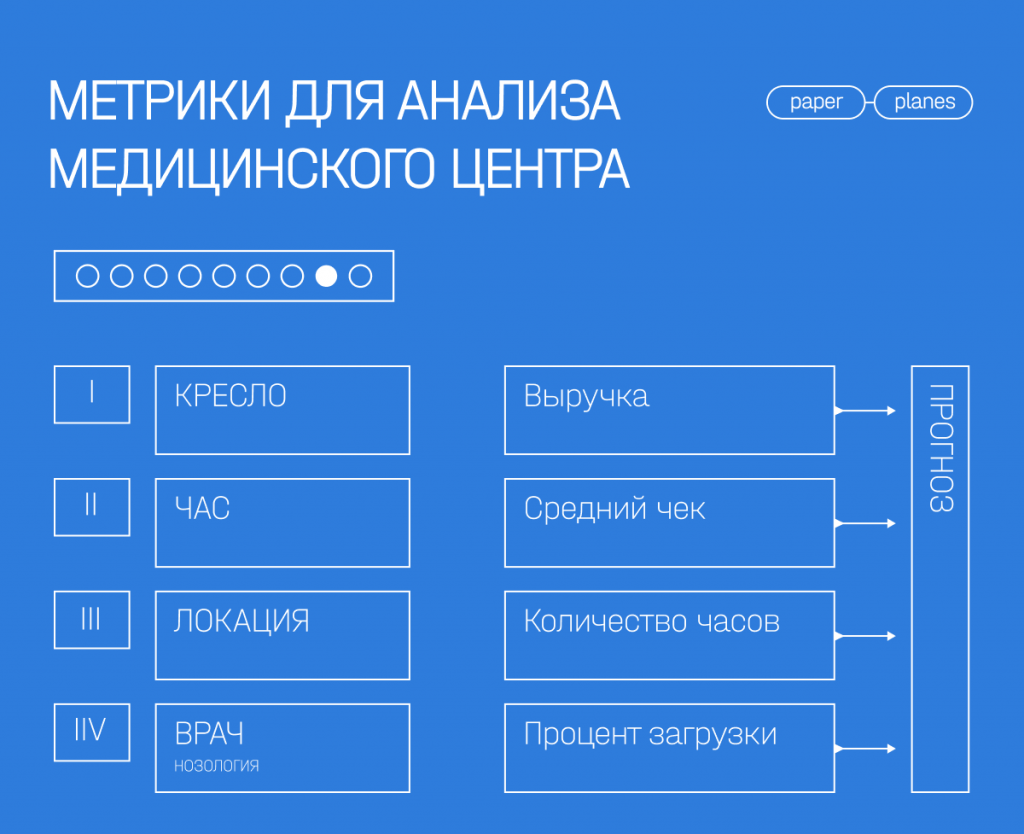
Чтобы правильно спрогнозировать загрузку и решить, какие усилия в маркетинге и управлении необходимо предпринять, важно фиксировать основные метрики:
— Выручку
— Среднее количество часов
— Процент загрузки
— Средний чек
Данные метрики вы оцениваете в следующих разрезах (см. картинку ниже):
— Кресло
— Час
— Локация
— Врач
{$te}
{$te}
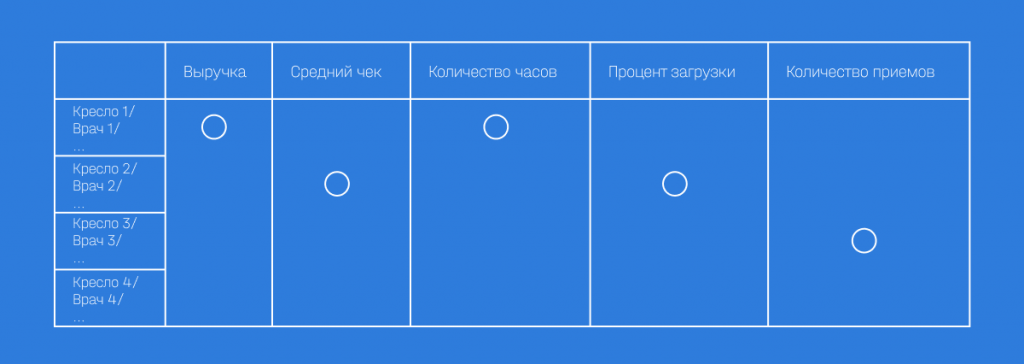
Далее анализируете каждый срез по каждому параметру.
Как это выглядит схематично:
{$te}
{$te}
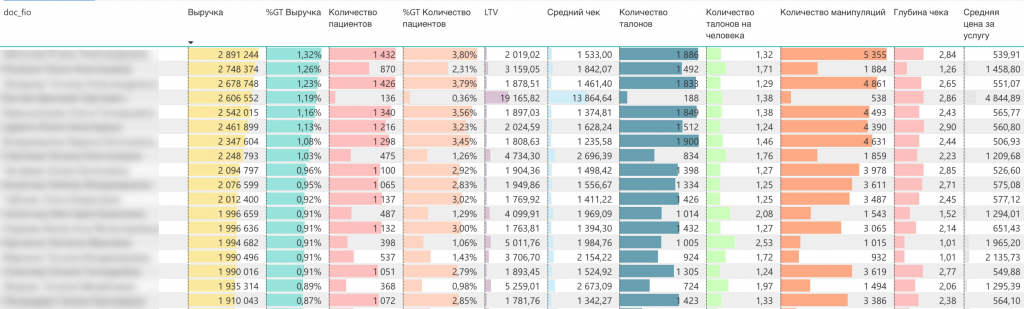
А вот как это выглядит на примере реального центра (данные были изменены для сохранения конфиденциальности). Важно уточнить, что количество срезов для анализа больше, но общая логика остается прежней
{$te}
{$te}
Что мы видим из этой таблицы?
— как распределяется выручка между креслами
— какая средняя стоимость посещения и средняя цена на услугу
— какой загруз с точки зрения часов, приемов и количества пациентов
— количество манипуляций и глубину чека
Далее мы с этими данными совершаем два вида операций:
- Ищем в каждом кабинете, какой параметр больше всего западает относительно других. Определяем причину и подбираем стратегию повышения параметра.
- Ищем в каждом кабинете, какой параметр является «бутылочным горлышком», то есть тормозит рост общей выручки. И точно так же подбираем стратегию повышения параметра.
Для выбора подходящих инструментов необходимо ответить на следующие вопросы:
— Как эффективно мы работаем с часовой ставкой?
— Как эта часовая ставка раскладывается относительно врачей?
— Какой врач насколько эффективен?
— Как это накладывается на конкретные нозологии?
— Как мы можем перенести эти данные на конкретную локацию или кабинет, если у нас несколько филиалов?
И если вы построите такие же таблицы, но уже в разрезе конкретных врачей, нозологий, локаций, то увидите, где происходит просадка по выручке, загрузу, и сможете найти и устранить причины.
{$te}
Вызов 7. Как стандартизировать работу медцентров, если вы планируете масштабироваться?
{$te}
Если вы планируете расти, то вам потребуется увеличивать количество врачей, кресел, кабинетов, филиалов. И чтобы в процессе масштабирования у вас не падали качество оказания услуг и реализация процессов, вам потребуется стандартизация.
Стандарты мы предлагаем разделить на этапы логистики пациента (подробнее об этапах читайте в прошлой статье), то есть на каждом этапе должны быть отдельные стандарты.
Мы выделяем стандарты по следующим материалам и процессам:
- Гайдлайны и инструкции
- Бизнес-процессы
- Шаблоны лечения
- Карты пациента (обязательные поля)
- Обучающие видео для медицинского и немедицинского персонала
По итогам стандартизации на каждом этапе появится элемент в системе контроля качества, который отвечает за то, чтобы сотрудники в ежедневной работе соблюдали стандарты. За контроль их соблюдения отвечает служба контроля качества (СКК).
СКК должна выявлять отклонения и анализировать, как эти отклонения влияют на конверсии между этапами логистики пациента. Если отклонения влияют в лучшую сторону — добавлять в стандарты. Если в худшую сторону — анализировать причины и дорабатывать стандарты.
Для доработки стандартов мы рекомендуем использовать цикл PDCA: PLAN, DO, CHECK, ACT.
Давайте рассмотрим каждый элемент подробнее:
1. PLAN. Каких показателей хотим достичь, какие стандарты для этого нужны.
2. DO. Какую работу должны выполнять, каких стандартов придерживаться и как контролировать качество.
3. CHECK. Проверяем, достигли ли мы показателей: слушаем звонки call-центра, смотрим, как консультируют кураторы, анализируем, какая конверсия у какого врача, проверяем, как вносим данные в МИС. После анализа понятно, соответствует ли проведенная работа плану, насколько сработали принятые меры и какие ошибки допустили в процессе.
4. ACT. Проводим работу над ошибками и вносим улучшения в каждый конкретный блок.
2. DO. Какую работу должны выполнять, каких стандартов придерживаться и как контролировать качество.
3. CHECK. Проверяем, достигли ли мы показателей: слушаем звонки call-центра, смотрим, как консультируют кураторы, анализируем, какая конверсия у какого врача, проверяем, как вносим данные в МИС. После анализа понятно, соответствует ли проведенная работа плану, насколько сработали принятые меры и какие ошибки допустили в процессе.
4. ACT. Проводим работу над ошибками и вносим улучшения в каждый конкретный блок.
Дальше цикл PDCA повторяется: снова планируем, обновляем критерии, выполняем, проверяем, корректируем. Таким образом постоянно двигаемся маленькими шагами к большой цели.
{$te}
Вызов 8. Как сформировать позиционирование и выбрать преимущества бренда медцентра?
{$te}
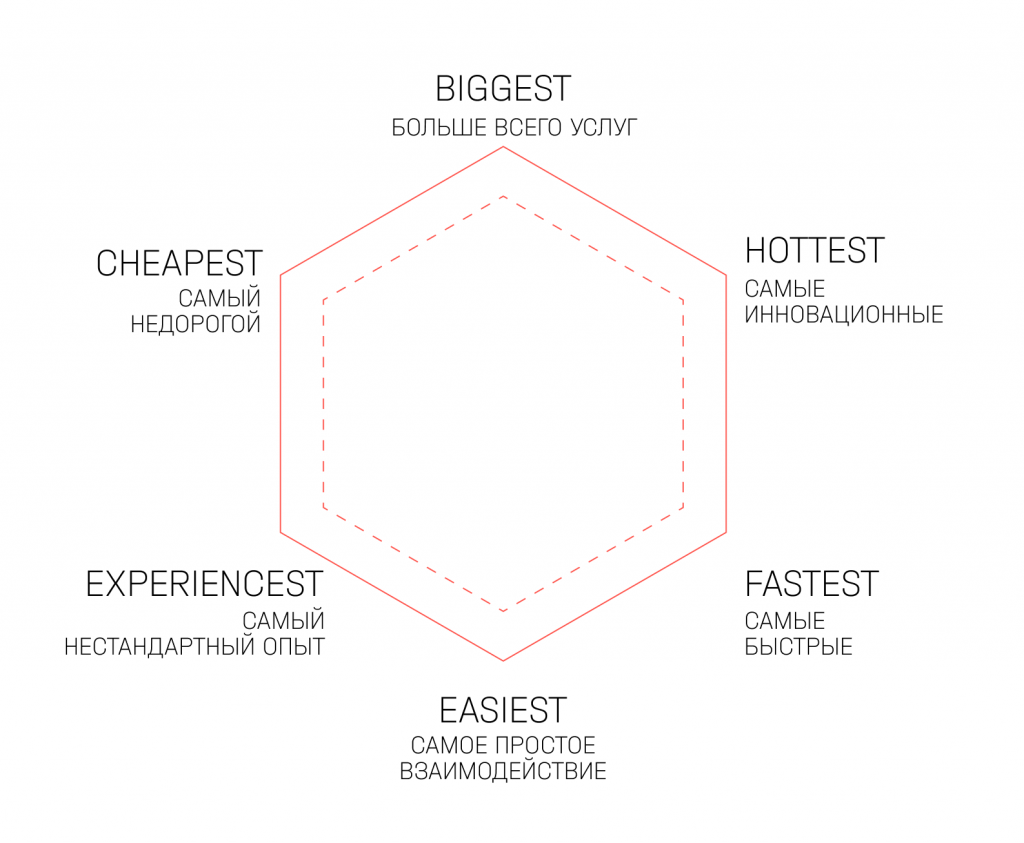
Чтобы определиться с позиционированием, рекомендуем использовать EST-модель. Суть этой модели в том, что любая компания в мире позиционирует себя по 1-2 направлениям из 6 представленных.
{$te}
{$te}
1. BIGGEST (самый большой). Конкурентное преимущество — большое количество услуг/манипуляций и т.д. Это большой медцентр, где пациент закроет любую потребность, потому что у клиники широкая матрица услуг.
2. HOTTEST (самый новый). Конкурентное преимущество — инновации, методологии, оборудование. Клиника позиционирует себя как инновационный медцентр с современным оборудованием и новыми подходами в лечении. Пациент приходит в клинику, чтобы лечиться с использованием оснащения по последнему слову науки.
3. FASTEST (самый быстрый). Конкурентное преимущество — скорость решения проблемы. Клиника выстраивает бизнес-процессы так, что пациент может быстро записаться на прием, быстро попасть к врачу, быстро получить услугу. Это клиника для тех, кто ценит свое время.
4. EASIEST (самый простой, самый удобный). Конкурентное преимущество — выстроенные бизнес-процессы. Клиника всегда облегчает лечение: понятно рассказывает о плане лечения, не заставляет лишний раз ездить в клинику, у пациеУчнта есть digital-интерфейс, где он отслеживает траекторию плана лечения. Либо клиника хороша тем, что имеет много удобно расположенных локаций, где пациент получает лечение одинакового качества на том уровне, которое мы гарантируем и обещаем.
5. EXPERIENCEST (самый нестандартный опыт взаимодействия). Конкурентное преимущество — отдел контроля качества. В клинике пациент получает особый покупательский опыт. Это может быть дружеская атмосфера и близость к клиенту или даже необычный интерьер вместо привычного медицинского.
6. CHEAPEST (самый дешевый). Конкурентное преимущество — низкая стоимость услуг и соответствующее качество. Клиника выстраивает бизнес-модель на основе наиболее доступных по цене медицинских услуг. А пациент понимает, что если он ищет самое дешевое, то принимает риски относительно качества услуг.
2. HOTTEST (самый новый). Конкурентное преимущество — инновации, методологии, оборудование. Клиника позиционирует себя как инновационный медцентр с современным оборудованием и новыми подходами в лечении. Пациент приходит в клинику, чтобы лечиться с использованием оснащения по последнему слову науки.
3. FASTEST (самый быстрый). Конкурентное преимущество — скорость решения проблемы. Клиника выстраивает бизнес-процессы так, что пациент может быстро записаться на прием, быстро попасть к врачу, быстро получить услугу. Это клиника для тех, кто ценит свое время.
4. EASIEST (самый простой, самый удобный). Конкурентное преимущество — выстроенные бизнес-процессы. Клиника всегда облегчает лечение: понятно рассказывает о плане лечения, не заставляет лишний раз ездить в клинику, у пациеУчнта есть digital-интерфейс, где он отслеживает траекторию плана лечения. Либо клиника хороша тем, что имеет много удобно расположенных локаций, где пациент получает лечение одинакового качества на том уровне, которое мы гарантируем и обещаем.
5. EXPERIENCEST (самый нестандартный опыт взаимодействия). Конкурентное преимущество — отдел контроля качества. В клинике пациент получает особый покупательский опыт. Это может быть дружеская атмосфера и близость к клиенту или даже необычный интерьер вместо привычного медицинского.
6. CHEAPEST (самый дешевый). Конкурентное преимущество — низкая стоимость услуг и соответствующее качество. Клиника выстраивает бизнес-модель на основе наиболее доступных по цене медицинских услуг. А пациент понимает, что если он ищет самое дешевое, то принимает риски относительно качества услуг.
Клиника может позиционировать себя максимум по 2-м направлениям, потому что если нацелится сразу на все, то экономически такая модель никогда не окупится.
Выбирая позиционирование, медучреждение отвечает на вопрос: каким центром мы хотим быть, чтобы понимать, во что инвестировать и какие новые продукты внутри клиники нужно запустить?
{$te}
Вызов 9. Нужно ли вашему медцентру выстраивать пациентоцентричный подход? И как это сделать?
{$te}
Пациентоцентричность — подход, при котором все точки контакта и процессы нацелены на создание максимально комфортной (в понимании клиента) логистики пациента. Для кого-то это может быть понятный процесс и ход лечения, для кого-то – максимально дружеское отношение. И мы, как клиника, определяем это представление и выстраиваем все точки контакта (врач, сайт, администраторы, кураторы, мобильное приложение и др.) для реализации этого представления.
Но не всем медицинским центрам нужно быть пациентоцентричными — это зависит от вашей бизнес-модели и позиционирования.
Клиника точно будет пациентоцентричной, если она FASTEST, EASIEST, EXPERIENCEST (см. предыдущий вызов).
А если клиника позиционирует себя как CHEAPEST, BIGGEST или HOTTEST — то пациенты, скорее всего, будут сами приходить либо из-за доступной цены, либо из-за широкого перечня услуг, либо из-за инновационного подхода.
Предположим, клиника движется в сторону EXPERIENCEST (самый нестандартный опыт взаимодействия). Пациент получает возможность в любое время пройти предварительный чек-ап, чтобы понимать, какие у него есть проблемы со здоровьем. Эти проблемы должны быть оцифрованы, должно быть какое-то приложение с индикатором, указывающим на прогресс в лечении.
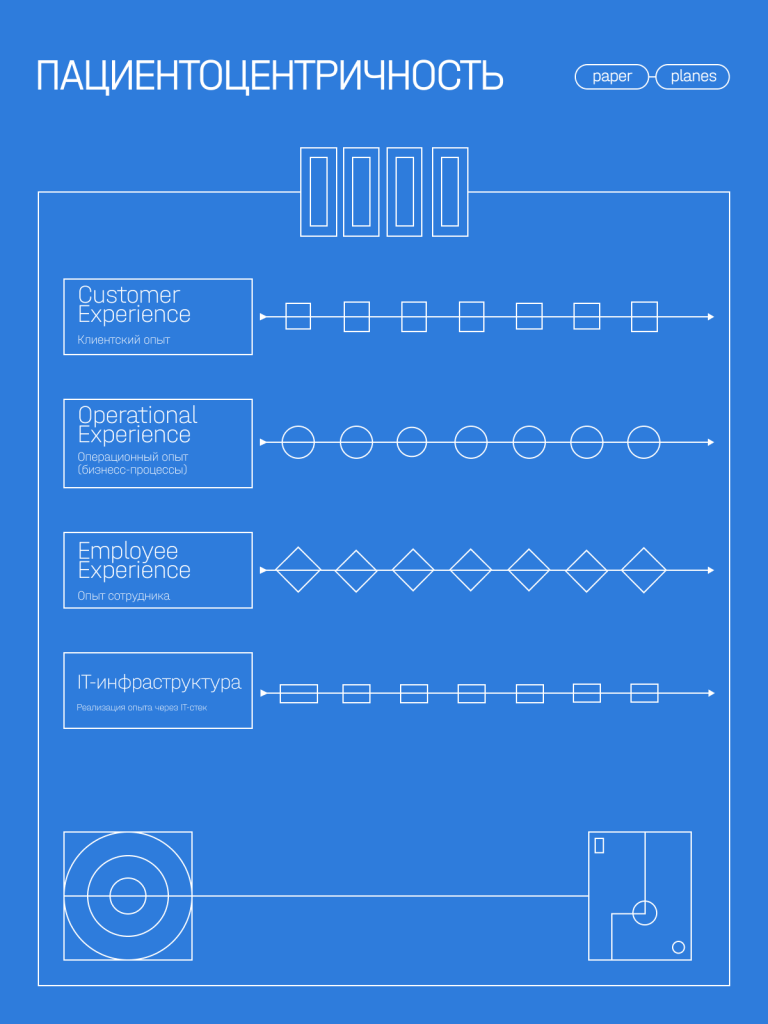
Тут мы видим, что для реализации пациентоцентричного подхода клинике необходимо выстраивать работу на четырех уровнях:
1. Customer Experience (опыт взаимодействия с клиникой, наши точки контакта в рамках логистики пациента).
Например, перед приемом пациенту звонит его личный куратор с напоминанием о дате и времени.
2. Operational Experience (внутренние бизнес-процессы, которые обеспечивают нужное взаимодействие в точках контакта).
Например, это автоматическая задача в CRM для куратора, который должен совершить звонок пациенту и напомнить о приеме.
3. Employee Experience (оргструктура и компетенции сотрудников, которые способны реализовать целевые бизнес-процессы).
Например, у нас достаточная штатная численность кураторов, чтобы у каждого клиента был свой персональный куратор.
4. IT Experience (IT-инфраструктура, которая дает техническую возможность реализации трех предыдущих пунктов).
Например, внедренная и настроенная CRM-система, которая создает автоматические задачи для кураторов.
Например, перед приемом пациенту звонит его личный куратор с напоминанием о дате и времени.
2. Operational Experience (внутренние бизнес-процессы, которые обеспечивают нужное взаимодействие в точках контакта).
Например, это автоматическая задача в CRM для куратора, который должен совершить звонок пациенту и напомнить о приеме.
3. Employee Experience (оргструктура и компетенции сотрудников, которые способны реализовать целевые бизнес-процессы).
Например, у нас достаточная штатная численность кураторов, чтобы у каждого клиента был свой персональный куратор.
4. IT Experience (IT-инфраструктура, которая дает техническую возможность реализации трех предыдущих пунктов).
Например, внедренная и настроенная CRM-система, которая создает автоматические задачи для кураторов.
{$te}
{$te}
Если вы решили, что ваша модель подходит для пациентоцентричности, то для ее реализации вам необходимо определить, описать и реализовать целевое состояние работы для логистики пациента, бизнес-процессов, HR и IT.
{$te}
Вызов 10. Как внедрить культуру управления данными внутри медицинской организации?
{$te}
Вы уже могли заметить, что для определения стратегии решения многих проблем медицинских центров важно опираться на данные. В последнем вызове мы покажем, каким образом собирать и визуализировать все данные.
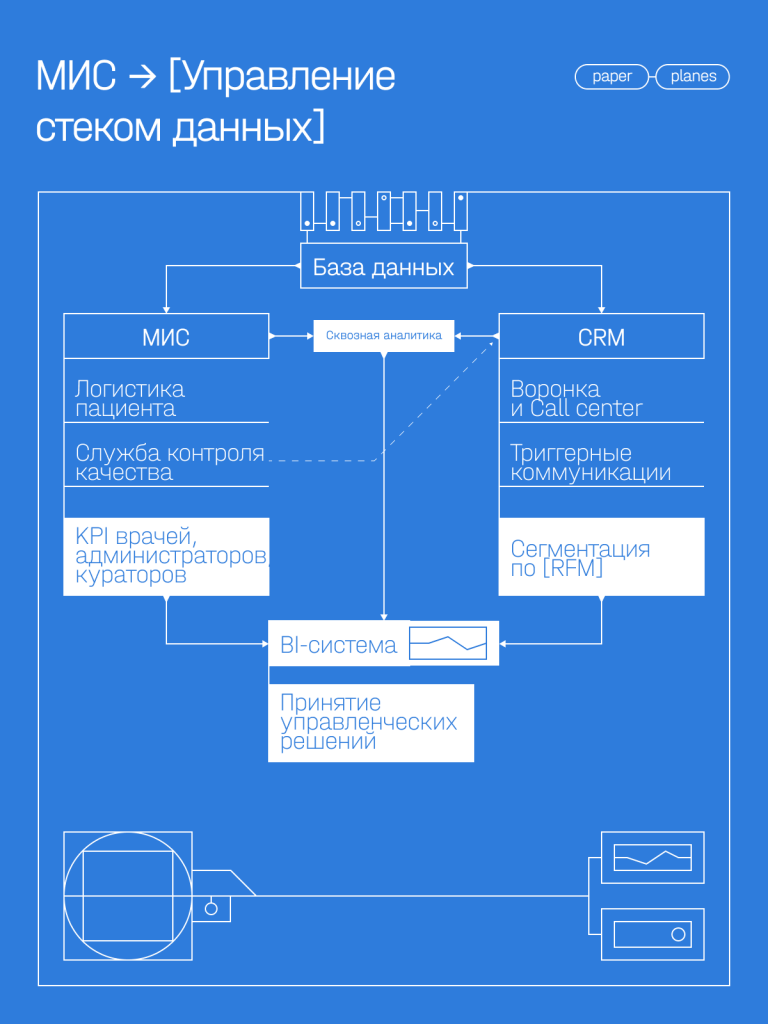
Схема управления IT-стеком для управления данными.
Давайте разберем ее подробнее.
{$te}
{$te}
Когда мы общаемся с медицинскими организациями, нас часто просят усовершенствовать МИС. На самом деле, нужно не совершенствовать МИС, а в принципе внедрить культуру управления данными внутри медицинской организации. В МИС мы собираем ограниченное количество информации: транзакции, планы лечения, реализацию логистики и т. д. Но этого недостаточно.
С одной стороны, должна быть МИС, с данными которой мы работаем: управляем логистикой и контролем качества, устанавливаем KPI для врачей и другого персонала.
А с другой стороны, должен быть CRM-модуль, для которого нужно решить 3 задачи:
1. Как оцифровать воронку, по которой двигается пациент и как оцифровать то, что происходит с пациентом до посещения медцентра?
2. Как реализовать триггерные коммуникации, которые позволяют правильно работать с 4 типами основных клиентов? Типы:
— лучшие клиенты, которые лечатся и возвращаются к нам регулярно
— засыпающие
— отток
— начинающие (кто только прошел диагностику)
3. Как построить сквозную аналитику, чтобы понимать, как рекламные кампании, формируют итоговую выручку и насколько эти инвестиции окупаются?
Все данные нужно собрать, синхронизировать и визуализировать, а работать с отдельными отчетами в МИС, сквозной аналитикой и CRM неудобно. Важно, чтобы был инструмент, где все данные агрегируются.
Решение — BI-системы, где вы соберете и визуализируете важные метрики и параметры. Ниже пример нескольких макетов дашбордов, которые мы разрабатывали для наших клиентов.
{$te}

{$te}
Если у нас не будет модели принятия управленческих решений на основе данных, где виден конкретный прогресс по каждой метрике, как меняется средний чек, конверсия между этапами, количество повторных покупок, показатели по филиалам, врачам, специалистам, то мы не сможем этими данными эффективно управлять.
{$te}
Подведем итоги:
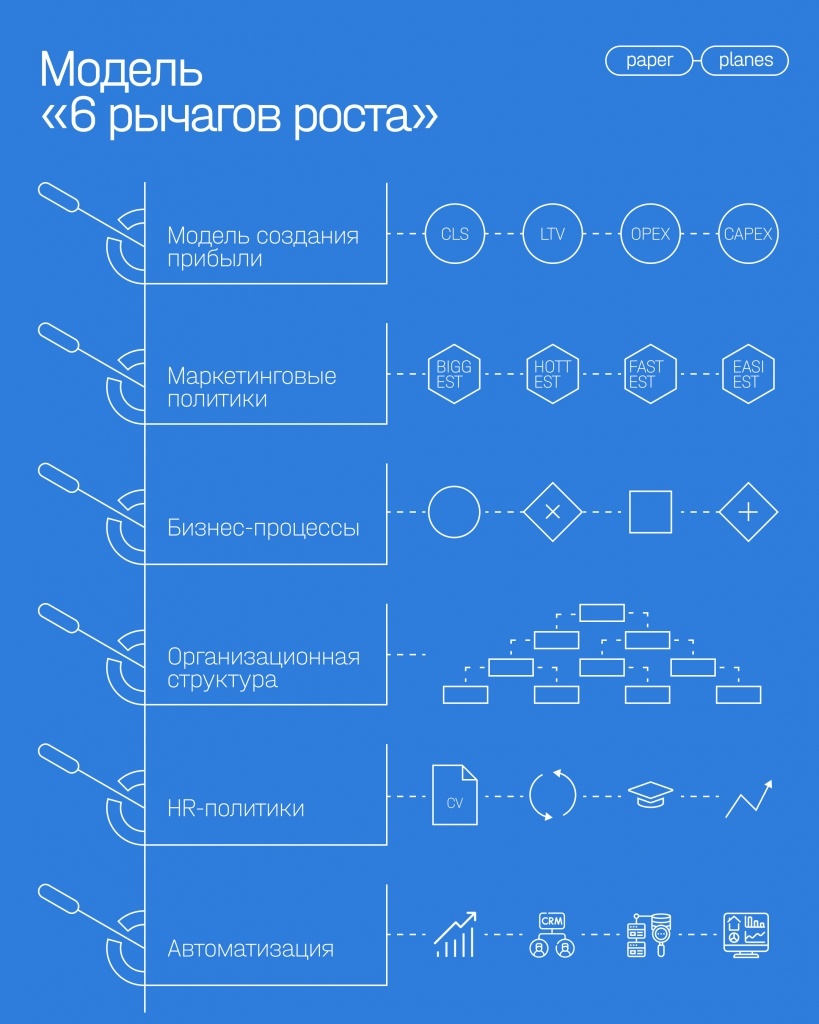
Любое медучреждение за счет грамотной работы на всех необходимых уровнях может совершить прорыв и повысить степень своей зрелости и доход. Вот 6 ключевых задач, которые необходимо решить по каждому направлению, чтобы сокращать расходы и быстро расти в выручке:
Финансы.
Медучреждения должны перейти к управлению доходностью в разрезе всей сети каждого конкретного медцентра, отделения или нозологии и каждого конкретного специалиста и кресла. Это позволит уйти от парадигмы, когда вопросы эффективности и результативности работы медцентра или специалиста измеряются исключительно процентом приемов или процентом занятого времени.
Клиенты.
На этом уровне необходимо выбрать правильное позиционирование медицинского центра на основании EST-модели. Для крупных центров это вопрос рыночной аналитики и определения самых крупных и самых платежеспособных сценариев. А небольшим медцентрам стоит выбирать сценарии узкоспециальные, но дорогостоящие и высокомаржинальные.
Бизнес-процессы.
На этом уровне необходимо выровнять медицинские, административные, управленческие и клиентские процессы как в маркетинге, так и в сервисе внутри медучреждения. Важно, чтобы все процессы соответствовали запросам и задачам пациента. Недостаточно просто пообещать пациенту определенный уровень сервиса.
Организационная структура.
Необходимо решить вопросы эффективного управления сетью с помощью правильной системы и структуры взаимодействия между учреждениями и подразделениями. Любое медучреждение в рамках медицинской сети рано или поздно становится полноценным медучреждением под единым брендом, едиными подходами и едиными стандартами лечения. Но финансовое планирование и управление сетью со стороны руководителей медцентров зачастую неудовлетворительны, поэтому управление сетью должно быть матричным: по одной оси процессы управления спускаются до уровня отдельного медицинского центра, а по другой оси решаются на уровне центров медицинских компетенций.
HR.
Это вопросы вознаграждения в соответствии с системами KPI. Мы не возьмемся советовать конкретную систему или логику вознаграждения. Их много. Для серьезного прорыва на уровне качества оказания медуслуг, сохранения пациентской базы и ее превращения в базу лояльных пациентов необходимо грамотно оценить бизнес-процессы и логистику пациента и не ставить структуру компенсации врача в зависимость от только коммерческих KPI.
IT.
Если медучреждение стремится обеспечить себе предиктивную или хорошую семейную медицину, то помимо данных о заболеваниях, диагнозах, способах взаимодействия с пациентом и транзакциях, необходима информация о членах его семьи. Кроме того, нам нужны данные о его удовлетворенности и данные о его цифровом следе — например, как он ведет себя на сайте, в мобильном приложении, в соцсетях, какие оставляет отзывы. Чтобы персонализировать взаимодействие с пациентом и на основе диагноза выбирать медицинские решения и дальнейший канал коммуникации, необходимо собирать в том числе и HR-данные врача и выстраивать полноценную фабрику данных внутри организации.
Медучреждения должны перейти к управлению доходностью в разрезе всей сети каждого конкретного медцентра, отделения или нозологии и каждого конкретного специалиста и кресла. Это позволит уйти от парадигмы, когда вопросы эффективности и результативности работы медцентра или специалиста измеряются исключительно процентом приемов или процентом занятого времени.
Клиенты.
На этом уровне необходимо выбрать правильное позиционирование медицинского центра на основании EST-модели. Для крупных центров это вопрос рыночной аналитики и определения самых крупных и самых платежеспособных сценариев. А небольшим медцентрам стоит выбирать сценарии узкоспециальные, но дорогостоящие и высокомаржинальные.
Бизнес-процессы.
На этом уровне необходимо выровнять медицинские, административные, управленческие и клиентские процессы как в маркетинге, так и в сервисе внутри медучреждения. Важно, чтобы все процессы соответствовали запросам и задачам пациента. Недостаточно просто пообещать пациенту определенный уровень сервиса.
Организационная структура.
Необходимо решить вопросы эффективного управления сетью с помощью правильной системы и структуры взаимодействия между учреждениями и подразделениями. Любое медучреждение в рамках медицинской сети рано или поздно становится полноценным медучреждением под единым брендом, едиными подходами и едиными стандартами лечения. Но финансовое планирование и управление сетью со стороны руководителей медцентров зачастую неудовлетворительны, поэтому управление сетью должно быть матричным: по одной оси процессы управления спускаются до уровня отдельного медицинского центра, а по другой оси решаются на уровне центров медицинских компетенций.
HR.
Это вопросы вознаграждения в соответствии с системами KPI. Мы не возьмемся советовать конкретную систему или логику вознаграждения. Их много. Для серьезного прорыва на уровне качества оказания медуслуг, сохранения пациентской базы и ее превращения в базу лояльных пациентов необходимо грамотно оценить бизнес-процессы и логистику пациента и не ставить структуру компенсации врача в зависимость от только коммерческих KPI.
IT.
Если медучреждение стремится обеспечить себе предиктивную или хорошую семейную медицину, то помимо данных о заболеваниях, диагнозах, способах взаимодействия с пациентом и транзакциях, необходима информация о членах его семьи. Кроме того, нам нужны данные о его удовлетворенности и данные о его цифровом следе — например, как он ведет себя на сайте, в мобильном приложении, в соцсетях, какие оставляет отзывы. Чтобы персонализировать взаимодействие с пациентом и на основе диагноза выбирать медицинские решения и дальнейший канал коммуникации, необходимо собирать в том числе и HR-данные врача и выстраивать полноценную фабрику данных внутри организации.
{$te}
{$te}
Правильное сочетание шагов на всех 6 уровнях быстро позволит медицинскому центру стать по-настоящему профессиональным, пациентоцентричным и более прибыльным.
Переходите по ссылке и скачивайте наше подробное руководство «Доказательный медицинский маркетинг» о выстраивании маркетинга в медцентрах.
